Flashcards on Cardiologia Capitulos 1 y 2 MIR, created by Gustavo De los santos on 22/10/2020.
Pinned to
131
0
0
No tags specified
|
|
Created by Gustavo De los santos
about 4 years ago
|
|
Close
|
|
Created by Gustavo De los santos
about 4 years ago
|
|

En relación con el control del flujo sanguíneo coronario, es FALSO que:
1. Si aumenta la fuerza de la contracción cardiaca, también aumenta la velocidad del flujo coronario.
2. En presencia de concentraciones muy bajas de oxígeno
en los miocitos, aumenta la disponibilidad de adenosina.
3. El efecto directo de la activación simpática coronaria
puede provocar tanto vasocostricción como vasodilatación.
4. Los efectos directo e indirecto de la actividad parasimpática coronaria (vaga
Cuales estructuras drenan en la Auricula derecha?
En que fase del ciclo cardiaco se perfunden las arterias coronarias?
Son las Ramas de la Arteria coronaria izquierda?
Fase del ciclo cardiaco que disminuye mas su duracion ante un aumento del estres/taquicardia?
Que ley fisiologica explica la precarga y cual la postcarga?
Localizacion mas frecuente de formacion de trombos en el corazon?
El primer ruido y segundo ruido son originados por?
Cual electrolito causa en la fase 0, causa la despolarizacion?
Cual electrolito causa en la fase 4, causa la repolarizacion?
La relacion entre los fenomenos electricos, hemodinamicos y acusticos en el ciclo cardiaco es?
A-Primero los Hemodinamicos
B-Primero los Electricos
C-Al mismo tiempo
D-Primero los Acusticos
Ecuacion del:
Gasto cardiaco
Tension Arterial
Cursa con desdoblamiento amplio y fijo del segundo ruido cardiaco?
Situaciones fisiologicas que desencadenana un 3er ruido:
Son signos de insuficiencia de la Auricula Derecha?
Que representa cada onda del pulso venoso yugular:
Situacion en la cual desaparece la onda A?
Situacion que causa onda A cañon "signo de rana?
Soplo pansistolico continuo?
En que consiste la maniobra de Rivero-Carvallo?
Soplos que disminuyen su intesidad al poner al paciente en cuclillas?
Cual de las siguiente se puede manifastar en ausencia de pulso venoso Yugular?
A-Taponamiento cardiaco
B-Pericarditis
C-Sindrome de vena cava inferior
D-Inf tricuspide
Un soplo sistolico irradiado al cuello especificamente a las carotidas sera indicativo de?
Soplo sistolico que se irraria al Apex?
Parte del estetoscopio que escucha mejor los sonidos graves?
Corresponde a un Pulso Celer et Magnus o en martillo de agua?
Pulso Parvus et Tardus?
Por lo general los soplos diastolicos son:
Mientras que los sistolicos son:
Principales efectos adversos de los IECA?
Que 2 grupos de Farmacos por su capacidad ionotropa negativo no deben combinarse? Y Porque?
Px de 45 años presion de 180/130, potasio en 3.0, estenosis de ambas arterias renales, cual tratameinto esta contraindiciado?
Px con historia de hipertension en 110/70, y en tratameitno con Espironolactona y Enalapril, presenta en EKG, ondas T picudas y QT corto; cual es la alteracion electrolitica qu eposee el paciente?
Grupos diureticos que producen HIPOPOTAEMIA?
Farmaco de ELeccion en als emergencias hipertensivas?
Interaccion farmacologica letal si se combina con nitratos?
Cuales son los efectos ionotropos y cronotropos de los Digitalicos?
Farmaco que bloquea los canales de NA en la fase IV del potencial de accion de las celualas marcapasos del corazon?
2 Grupos de Farmacos contraidicados definitivamente en en Insuficiencia Cardiaca aguda grave?
A que se debe el mayorefecto antiagregante de la Aspirina a dosis bajas menos de 325 mg en comparacion a otros AINES?
Un paciente de 65 acude con dolor retroesternal irradiado a brazo izquierdo, EKG con elevacion del segmento ST, que NO DEBEMOS hacer?
-Prescribir ticagrelol
-Esperar troponinas para tratar
-Dar Aspirina
-Dar oxigeno solo si muestra So2 menor a 90.
Paciente infartado con EKG con elevacion del ST, tras 48 horas se le percata un soplo sistolico con fremito que no estaba en el ingreso; es indicativo de que complicacion?
Son beneficiosos para al prevencion secundaria de infarto?
Una placa vulvenerable es aquella que?
-Tamaño mayor a 70%
-Aumento de Factor de Crecimiento FB.
-Disminucion de metaloproteinasas
-Auemento de macrofagos con contenido lipidico.
Grupo de farmacos a evitar en una angina Prinzmetal?
Entre las pruevas de isquemia no ivasivas estan?
Ante la necesidad de cirugia de Bypass coronario que vaso preferiremos para remplazar la/las arterias ocluidas?
La diabetes es indicativa para que tipo de revascularizacion?
Px con dolor retroesternal, irradiado a mandibula, el Dx acorde al EKG es?
-Infarto anteroseptal
-Pericarditis constrictiva
-Infarto Inferior
-Infarto infero-lateral
NO es factor de riesgo para Shock cardiogenico tras infarto?
-Extrasistoles
-IAM previo
-HTA/Diabetes
-Edad Avanzada
Px con clinica anginosa, elevacion del ST desde hace 2 horas, TX?
Cual no es complicacion de un infarto?
-Endocarditis
-Insuficiencia Cardiaca
-Arritmia/bloqueo
-Pericarditis
-Inf mital Aguda
Px de 60 años con dolor precordial, muestra en coronariografia, estenosis significativas de los tres vasos principales con buena cirucuclacion distal; en indicativo de?
Ante cualquier dolor toracico de naturaleza no explicable debemos hacer que antes los primeros 10 minutos?
No es factor de riesgo coronario?
-Edad
-Sexo
-Alcohol
-Tabaco
-HTA
Prueba de isquemia especialmente util en PX de bajo riesgo?
Prueba de isquemia especialmente util en PX de Alto riesgo?
En el Electocadiograma como se ven tras infarto las celulas isquemicas y necroticas respectivamente?
Grupo de Farmacos que inhiben el remodelado ventricular?
Plantilla basica de farmacos para la prevencion
Aumentan supervivencia en SCA?
Grupo de farmacos que Reducen la probabilidad de sufir una complicacion electrica de IAM?
Prueba diagnostica de todas las complicaciones mecanicas del
Contraidicacion del Balon de contrapusacion?
-Insuficiencia Aortica Grave
-CIV
-Disfuncion Sistolica
-Miocarditis aguda
¿Cuál de los siguientes sistemas neurohormonales que están activados en la insuficiencia cardíaca, NO aumenta RVS?
-Renina-angiotensiona
-ADH
-Adenergicos
-Peptido Natriueretico
Niveles bajos de peptido natriuretico descartan que una disnea sea de origen?
No es una contra indicacion absoluta al uso de BB?
-Bracardia sintomatica
-Broncoespasmo
-EPOC
-IC inestable
Cual no es un Sintoma esperable en IC congestiva?
-Reflujo hepato-yugular
-Edema de extremidades
-Acropaquias
-Estertores e n bases pulmonales
3 criterios para indicar terapia de resincronizacion?
No es una causa de IC de alto gasto?
-Embarazo
-Fiebre
-Tirotoxicosis
-Miocardiopatia dilatada
Conjunto de farmacos que ha mostrado especial eficacia en la IC en Px afrodescendientes?
-Hidralazina +nitratos
-IECA+Verapamilo
-Verapamilo+Betabloqueadores
-Metildopa-Hidralazina
Como se tratan la mayoria de extrasisitoles?
Es la +frecuente de la arrtimias?
Toda taquicardia QRS estrecho e irregular sera hasta que se demuestre lo contrario?
Farmaco mas eficaz para prevenir FA?
Las taquicardia QRS estrecho son caracteristicamente?
Anticoagulantes indicados para la FA?
Farmacos Anticoagulante de eleccion en FA valvular?
Estrutura a ablacionar en el Fluutter Auricular; la cual tras ello ocurre una curacion del 95-99%?
Mencione las distitnas estrategias que bloqueen el nodo AV?
De los farmacos para bloquear el nodo av; cual sera el que tiene una vida media mas corta y velocidad de accion mas rapida?
Taquicardia que deprimir el nodo Av recupera el ritmo sinusal y disminuye la taquicardia?
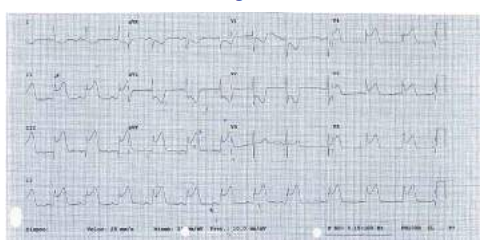
La imagen corresponde a:
-Fibrilacion auricular
-Flutter auricular
-Taquicardia Ventricular
-Wolf PArkinson White

Toda taquicardia con inestabilidad hemodinamica se trata con?
Zona ablacionada en el WOFL PARKINSON WHITE?
Que conbinacion de farmacos tiene alto riesgo de causar paro cardiorespiratorio/Bloqueo AV 3er grado?
La escalas CHADS VACS de una mujer hipertensa diabética de 60 años es de ?
Los sindromesnde QT largo se dividen en?
Principal causa de muerte súbita de origen cardiaco en jovenes?
Como se tratan todas las bradicardia sintomaticas?
Ante un paciente con bloqueo AV de 2 grado tipo Mobitz 2 que medida terapéutica realizaremos?
Px de 82 años refiere mareos frecuentes sin llegar nunca a sincopar, Electro normal en HOlTER de 24 hora se presenta en hora vigilancia ausencia de onda P previas a QRS con ritmo de escape de 40 Latidos por minuto.
SOSPECHA DIAGNOSTICA Y TRATAMIENTO?
Es una causa de disociacion AV?
-Flutter auricular
-Bloqueo de rama derecha
-Taquicardia paroxistica supreventricualr
-Taquicardia ventricular
Paciente de 57 años . En el contexto de una reagudización asmática presenta clínica de disnea y palpitaciones. Usted lo valora en urgencias Y tras la estabilización inicial con oxígeno, broncodilatadores, y corticoides intravenosos, realiza un electrocardiograma donde tiene dudas si puede presentar una taquicardia supraventricular o ser taquicardia sinusal reactiva sin más.Finalmente toma la decisión de administrar en bolo a dosis crecientes adenosina trifosfato (ATP) 10-15 mg iv por falta de respuesta. Tras la última administración objetiva empeoramiento clínico del paciente que refiere mayor grado de disnea con intenso trabajo respiratorio y desaturacion a pesar de administración de oxígeno a alto flujo.Cual de los siguientes fármacos plantearía administrar de forma urgente antes de considerar otras actitudes terapéuticas más agresivas en este paciente?
-Acenocumarol
-Aminofilina
-Atenolol
-Ninguno
INCORRETA en relacion al TX quirurgico de la estenosis aortica?
-Las protesis mecanicas se implantan preferentemente en pacientes con mas de 70 años.
-Las biologicas duran menos que las mecanicas
-Las biologicas son menos trombogenicas.
-Las protesis mecanicas ameritan anticoagulante permanente.
PX mujer de 69 años con disnea con soplo diastolico Dx?
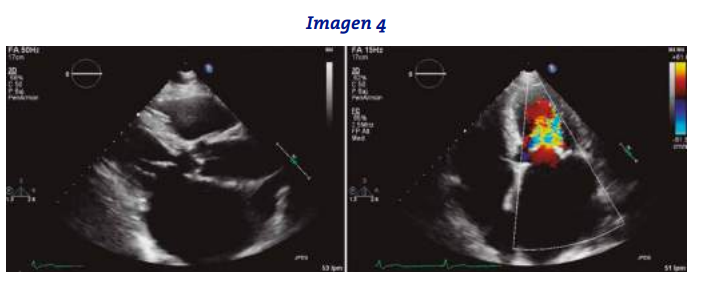
Ventajas de la reparacion valvular por encima de la sustitucion valvular?
62. Un paciente consulta por latido vascular cervical
prominente. Al auscultarle se escucha un soplo
diastólico de alta frecuencia. ¿Cuál es la causa?
1. Ductus persistente.
2. Disfunción músculo papilar.
3. Estenosis mitral.
4. Insuficiencia aórtica.
56. La sobrecarga de volumen del ventrículo izquierdo
aparece en:
1. Las estenosis de las válvulas cardiacas.
2. La coartación de la aorta.
3. La angina de reposo.
4. Las insuficiencias de las válvulas cardiacas
5. La fiebre reumática.
Etiologia ams frecuente de estenosis aortica en el adulto? Y en el joven?
Que determina una estenosis Aortica severa y su TX?
Es incorreto en relacion a las protesis valvulares?
1. La anticoagulación permanente es necesaria en las
prótesis mecánicas.
2. En general las prótesis biológicas se indican en pacientes jóvenes, con esperanza de vida larga.
3. Las prótesis biológicas estarían indicadas en casos que
presenten contraindicación formal para la anticoagulación.
4. La velocidad de deterioro estructural de una prótesis
biológica es inversamente proporcional a la edad del
sujeto.
5. Las prótesis biológicas no precisan anticoagulación
permanente.
85. Si en un paciente con insuficiencia cardiaca crónica
detectamos unas ondas y prominentes en el pulso
venoso yugular y en la auscultación cardiaca se ausculta un soplo holosistólico en el área del apéndice
xifoides que se acentúa con la inspiración Profunda.
¿Cuál es la valvulopatía responsable de esta exploración física?
Prueba diagnostica gold standar para Dx el origen de un soplo?
. Un paciente de 81 años consulta por un episodio de
síncope. Refiere disnea de esfuerzo desde hace un
año. En la auscultación cardiaca destaca un soplo
sistólico 3/6 en borde esternal izquierdo que irradia
a carótidas y punta. ¿Qué patología le parece más
problable?
Paciente de 74 años de edad, sintomático, diagnosticado de estenosis valvular aórtica severa degenerativa calcificada que conserva ritmo sinusal y la
función ventricular izquierda dentro de parámetros
normales. ¿Cuál cree usted que sería la actitud terapéutica correcta?
Una estenosis aoritca en niños preferiblemente se tratara con?
Mencione una patologia aguda y una cronica que cursen con insuficiencia aortica supravalvular?
La estenosis mitral severa se define como toda aquella que:
¿En qué individuos se observa una elevación plasmática de la isoenzima BB de la creatina quinasa (CK)?
1. En pacientes con un accidente cerebrovascular.
2. En pacientes con infarto agudo de miocardio.
3. Tras una inyección intramuscular.
4. En pacientes con lesión hepatocelular aguda.
Ante un Aneurisma de la Arteria polplitea deberemos trata en relacion a:
-Si son Sintomaticos
-El tamaño de estos.
-La bilateralidad
-Siempre ameritan tratamiento.
Diametro del Aneurisma de Aorta asintomatico que indica TX quirugico en la poblacion general?
Y en Marfan?
Localizacion + frecuente de Aneurismas?
Mencione las principales causa de Aneurisma de Aorta Acendente?
Segun la clasificacion de Barkey que tipo de Diseccion de aorta es?
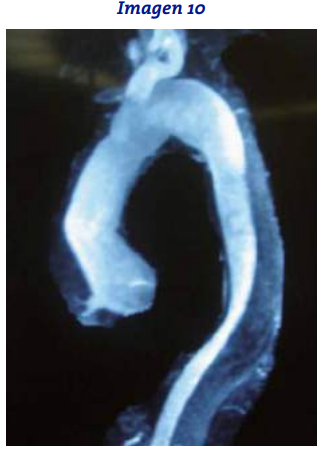
El síndrome aórtico agudo incluye entidades como
la disección aórtica, el hematoma intramural aórtico y la úlcera aterosclerótica penetrante. Respecto
a las consideraciones diagnósticas y terapéuticas de
esta entidad, señale la afirmación CORRECTA:
1. Actualmente, en nuestro medio, el diagnóstico de esta
patología se establece rutinariamente mediante arteriografía percutánea.
2. La tomografía computarizada no es una buena técnica
de imagen para su diagnóstico.
3. Las técnicas ecocardiográficas no suelen aportar datos
de interés en el diagnóstico y estudio de estas entidades nosológicas.
4. Se considera disección o hematoma intramural aórtico
tipo A de Stanford cuando está afectada la aorta ascendente sea cual fuese el lugar de origen de la lesión
o su extensión.
5. La indicación quirúrgica de una disección aórtica es
independiente de la afectación de la aorta ascendente
Primera prueba a realizar ante sospecha de patologia arterial periferica?
La opción terapéutica más recomendada en el
momento actual para el aneurisma de aorta abdominal de gran tamaño en pacientes de alto riesgo
quirúrgico es?
Ante un paciente de 50 años con sospecha clínica
de disección aguda de aorta tipo A (clasificación de
Stanford) en situación inestable (dolor precordial
agudo, hipotensión arterial ligera y ansiedad intensa), indique el estudio diagnóstico pertinente para
confirmar el diagnóstico e identificar los detalles
anatómicos previos a la cirugía:
Px de 40 años con HTA de 150/100; medicado a dosis plenas con 3 fármacos que deberíamos plantearle al paciente?
Cual síntoma de HTA es de peor pronostico?
-Perdida brusca de fuerza en pierna y brazo derecho x 10 mins.
-EPITAXIS DE 30 MINS
-CEFALEA NUCAL VESPERTINA
-TAQUICARDIA Y TEMBLOR
. ¿Cuál de los siguientes fármacos antihipertensivos
sería el menos indicado en un paciente hipertenso
con antecedentes de artritis gotosa?
1. Hidroclorotiazida.
2. Amlodipino.
3. Losartán.
4. Enalaprilo.
5. Diltiazem
Le envían a la consulta de hipertensión arterial los
siguientes pacientes. Señale en cuál NO sospecharía
una hipertensión secundaria:
1. Mujer de 25 años con un soplo abdominal.
2. Hipertensión arterial con hipopotasemia en un hombre
de 50 años que no toma fármacos.
3. Mujer de 55 años con índice de masa corporal 28 y
dislipemia.
4. Mujer de 78 años que desde hace 3 meses no se controla con 3 fármacos.
5. Hombre de 60 años con somnolencia diurna, cefalea
matutina y roncador.
La expresión clínica más frecuente de la hipertensión arterial esencial es:
1. Ninguna.
2. Cefalea.
3. Astenia.
4. Disnea.
5. Epistaxis.
49. Respecto a la hipertensión arterial en el anciano, es
cierto que:
1. Rara vez se produce en ellos el fenómeno de “batablanca”.
2. En esta edad no es necesario reducir la sal en la dieta.
3. Los bloqueantes adrenérgicos alfa tienen preferencia
al elegir el tratamiento farmacológico.
4. No produce beneficio tratar la hipertensión arterial en
mayores de 80 años de edad.
5. La cifra de presión sistólica es mejor predictor de cardiopatía isquémica que la de diastólica.
65. Un hombre de 45 años de edad sin ningún antecedente previo ingresa en el hospital por presentar
síntomas compatibles con insuficiencia cardiaca
izquierda. La silueta cardiaca está ligeramente
agrandada en la Rx de tórax y tanto el ecocardiograma como la RM cardiaca evidencian un
gran engrosamiento de las paredes del ventrículo
izquierdo con volúmenes ventriculares y función
sistólica normales. Se practica un cateterismo cardiaco que muestra una disminución del gasto cardiaco y elevación de las presiones telediastólicas de
ambos ventrículos y la coronariografía no muestra
lesiones coronarias. Dentro de las posibilidades
diagnósticas, ¿cuál de las siguientes enfermedades
le parece MENOS probable en este paciente?
1. Amiloidosis.
2. Endocarditis de Loeffler.
3. Alcoholismo.
4. Hemocromatosis.
Un hombre de 35 años es valorado por haber
sufrido un síncope. En el electrocardiograma se
observan ondas Q profundas y a la auscultación
destaca la presencia de un soplo sistólico en borde
esternal izquierdo bajo. ¿Cuál es su diagnóstico
más probable?
1. Miocardiopatía hipertrófica obstructiva.
2. Estenosis mitral.
3. Insuficiencia aórtica.
4. Comunicación interauricular.
. Señale la opción FALSA SOBRE LA MIOCARDIOPATIA HIPERTROFICA:
1. Se trata de una enfermedad hereditaria.
2. Esta enfermedad se asocia a muerte súbita.
3. La fibrilación auricular tiene una mayor incidencia en
las personas con esta enfermedad.
4. La disnea no aparecerá hasta que la paciente desarrolle
disfunción sistólica ventricular izquierda.
¿Qué opción terapéutica es la MENOS indicada?
1. Beta-bloqueantes.
2. Digoxina.
3. Calcio-antagonistas no dihidropiridínicos.
4. Desfibrilador automático implantable.
5. Miomectomía septal quirúrgica de Morrow.
. Paciente varón de 26 años de edad, deportista de
competición, es estudiado porque su hermano ha
tenido una muerte súbita. Las pruebas complementarías detectan la existencia de una miocardiopatía
hipertrófica obstructiva. Señale la opción FALSA
respecto a dicha Patología:
1. El tratamiento con betabloqueantes ayuda a reducir
los síntomas
2. Se debe recomendar el abandono del deporte de competición.
3. La digoxina es útil para reducir el gradiente subaórtico.
4. Los diuréticos se deben evitar o utilizar con gran cuidado.
5. Dado el carácter hereditario de la patología se debe
realizar estudio de despistaje en el resto de familares
directos.
Una mujer de 64 años acude a urgencias por haber
presentado, tras haber sufrido un robo en la calle,
un dolor torácico opresivo intenso. Llega a urgencias con el dolor, se realiza un electrocardiograma
que muestra elevación del segmento ST en derivaciones V2 a V6. Ante la sospecha de un infarto
agudo de miocardio se realiza una coronariografía
en la que no se ven obstrucciones coronarias y se
aprecia disminución severa de la función ventricular izquierda con aquinesia apical. El diagnóstico
más probable ser
¿Cuál de las siguientes entidades produce una miocardiopatía restrictiva?
1. Alcoholismo.
2. Tratamiento antineoplásico con adriamicina.
3. Amiloidosis.
4. Feocromocitoma.
5. Ataxia de Friedreich.
Grupo de farmacos antineoplasicos que pueden causar una Miocardiopatia dilatada?
En que pacientes deberiamos de tener controles mas estrictos sobre las metas de HTA?
En cuales nos permitiremos ser mas flexibles?
En la pericarditis aguda, el roce pericardico se ausculta mejor en que posicion?
Tratamiento del taponamiento cardiaca?
Un hombre de 45 años, con antecedentes de un
cuadro febril y dolor torácico, acude al hospital
con disnea y taquipnea. En la exploración física
las cifras de presión arterial están bajas, la presión
venosa yugular elevada con un seno x descendente
prominente y tiene pulso paradójico. ¿Qué diagnóstico sospecharía?
1. Miocardiopatía dilatada.
2. Derrame pericárdico con taponamiento cardiaco.
3. Pericarditis constrictiva.
4. Cardiopatía isquémica.
Farmacos contraindicados en los derrames pericadicos?
¿Qué tratamiento prescribiría a una paciente con
historia previa de pericarditis aguda que ingresa
por un nuevo episodio, para evitar recurrencias?
2014
72. En un paciente con clínica de insuficiencia cardiaca
que presenta una ascitis desproporcionadamente
elevada en relación al edema periférico, la etiología
más probable sería:
¿Que alteración ecocardiográfica es sugestiva de
taponamiento cardiaco?
1. Alternancia eléctrica.
2. Alternancia mecánica.
3. Colapso diastólico de cavidades derechas.
4. Colapso sistólico de cavidades derechas.
5. Colapso sistólico de cavidades izquierdas
Debido al caracteristico ELECTROCARDIOGRAMA con que hay que hacer diagnostico diferencial con la Pericarditis constrictiva?
Cardiopatia congenita mas frecuente en la poblacion general?
Localizacion de CIA mas frecuente?
Tratamiendo del sindrome de EISENMEnGER
Factores de Riesgo del DUCTUS ARTERIOSO PERSISTENTE?
Cardiopatia cianogena mas frecuente dle recien nacido?
Medicamento para amntener abierta el DUCTUS ARTERIOSO PERSISTENTE?
Compone la tetralogia de Fallot?
malformacion de la tetralogia de Fallot que causa la mayoria de la Fisiopatologia?
Ante un recién nacido con una cardiopatía congénita sin plétora pulmonar pensaría en:
1. Comunicación interventricular.
2. Tronco arterioso persistente.
3. Atresia tricuspídea.
4. Ductus arterioso.
¿Cuál de las siguientes cardiopatías congénitas NO
se considera como cardiopatía que produce sobrecarga de volumen?
1. Comunicación interauricular.
2. Comunicación interventricular.
3. Defectos del tabique aurículo-ventricular.
4. Coartación de la aorta.
5. Conducto arterioso persistente.
Prueba diagnostica de referencia para las cardiopatias congenitas?
Ante sospecha de trombosis venosa profunda que prueba debemso utilizar para descartar tal diagnostico?
Farmaco de gran utilidad para la parada cardiaca?
Que es un patro dipper en el MAPA?

 Hide known cards
Hide known cards